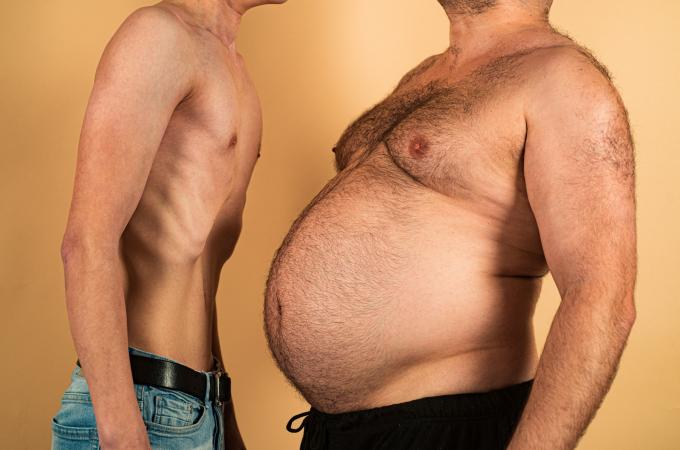
Fit i s bříškem: Číslo na váze neříká celý příběh o vašem zdraví
Index tělesné hmotnosti v poslední době schytává kritiku z mnoha stran jako nedokonalý ukazatel zdraví organismu. Jedním z faktorů, které poukazují na jeho nedokonalost, jsou i případy lidí, kteří sice mají bříško, ale jejich tělo je ve skutečnosti fit.
Odborníci často hovoří o epidemii obezity a čísla, která její výskyt mapují v ČR, jsou vskutku alarmující – až 64 % Čechů se potýká s obezitou nebo nadváhou. Problém se však netýká pouze České republiky, ale je celosvětový a začíná pomalu zasahovat i rozvojové země, v nichž ještě donedávna panoval hladomor. Přímo obézní je u nás pětina populace a nepříznivé účinky obezity na lidský organismus jsou dlouhodobě známé a prokázané.
Zkrácení života o 5–10 let, miliardy výdajů na zdravotní péči navíc, metabolický syndrom, cukrovka, hypertenze, onkologická onemocnění… to vše je spojováno s nadměrnou tělesnou hmotností, přičemž tyto skutečnosti jsou dobře doloženy mnoha studiemi. Co když je však možné být navzdory vztyčenému prstu autorit napříč lékařskými i nelékařskými obory obézní, a přitom zdravý? Mít plné zdraví a dobrou tělesnou kondici, to vnímáme obvykle jako luxus vyhrazený pro štíhlé nebo alespoň jen mírně „oplácané“ jedince. Současné studie však dokládají nejen opak, ale dokonce se zdá, že se nejedná o jev nikterak výjimečný!
Záludný index
Při hodnocení stupně nadváhy se používá index tělesné hmotnosti známější pod anglickou zkratkou BMI (body mass index). Jedná se o jednoduchý vzoreček z první poloviny 19. století, jehož hodnotu si může kdokoliv snadno vypočíst tím, že hmotnost v kilogramech vydělí druhou mocninou tělesné výšky v metrech. Výhoda BMI je ta, že se jedná o snadno a rychle zjistitelný parametr, se kterým se statisticky velmi dobře pracuje (svou výšku a váhu zná z hlavy prakticky každý).
Podle WHO mají lidé s hodnotou BMI 25–30 nadváhu, nad 30 jsou obézní, nad 40 se pak jedná o morbidní obezitu. Nevýhoda BMI je ta, že absolutně neodráží množství tuku a distribuci hmoty v těle. Osvalený kulturista tak může mít BMI ukazující na obezitu, ale jedinec s obézním bříškem a malým podílem svaloviny v těle může mít BMI téměř normální.
I kdybychom odhlédli od těchto nedostatků BMI, nalézáme jedince, kteří splňují dle BMI parametry obezity, nejsou to ani žádní kulturisté, mají zvýšený obsah tělesného tuku – a přesto jsou podle lékařských měřítek zcela zdraví. Jak je to možné?
Tyto případy se začaly objevovat s narůstajícím množstvím studií zaměřených na škodlivost obezity. Přestože se statisticky dařilo jednoznačně prokázat nepříznivý vliv tělesné hmotnosti, objevovali se lidé, u nichž obezita „nefungovala“. Přes vysoké BMI a objem tělesného tuku neměli obtíže se zvýšeným krevním tlakem, netrápil je vysoký cholesterol, zvýšená hladina krevních lipidů nebo rezistence vůči inzulinu (ze které se později rozvíjí cukrovka 2. typu).
Zdravá obezita?
Protože počet těchto případů narůstal, zaujalo toto téma také vědce, kteří se tímto fenoménem začali zabývat. Objevovaly se důkazy, že obezita sama o sobě nemusí vždycky vést k rozvoji metabolických onemocnění a vztah nárůstu tělesné hmotnosti a četnosti komplikací neplatí univerzálně. Tato zjištění změnila pohled na BMI jako jednoznačný prediktor rozvoje metabolických onemocnění a zavedla do medicíny kontroverzní termín – metabolicky zdravá obezita, anglicky známá pod zkratkou MHO (metabolically healthy obesity).
Identifikace lidí s MHO je kontroverzní i tím, že zdánlivě rozporuje desítky starších studií, které definovaly obezitu jako rizikový faktor pro celou řadu onemocnění. Ve skutečnosti se však nejedná o zpochybnění, ale spíše zvýraznění faktu, že korelace zjištěné těmito studiemi nejsou stoprocentní. Nelze zpochybnit, že snížení tělesné hmotnosti při obezitě obecně snižuje riziko cukrovky, hypertenze, obstrukční spánkové apnoe, osteoartrózy nebo zvýšených krevních lipidů. Naznačuje však, že ne všichni obézní lidé těmito komplikacemi nutně trpí.
Skeptický pohled na problematiku metabolicky zdravé obezity předpokládá, že se jedná o jakýsi mezistupeň či dočasný stav a po vyčerpání určitých rezerv organismu nebo s pokračujícím věkem se komplikace dříve či později dostaví. Zvláště v případě kloubních problémů, kde se jedná víceméně čistě o problematiku fyzikálních zákonů, je to pravděpodobné.
Ochranný tuk
Přesto se zdá, alespoň co se týká metabolických onemocnění, že mírná nadváha nemusí být zdaleka tak nebezpečná, jak se dříve předpokládalo, a že dokonce může mít v některých případech i protektivní funkci. Problematika výzkumu lidí s metabolicky zdravou obezitou se však potýká mimo jiné s nejednoznačnou definicí tohoto stavu. V literatuře existuje asi 30 různých definic MHO a dosud se obezitologové neshodují ani na termínu, natož jeho definici.
Jedna ze studií zpracovávala data pomocí metaanalýzy u více než 12 000 obézních lidí a vybrala ty, kteří měli normální krevní tlak, neměli cukrovku ani vysoký poměr obvodu pasu k obvodu boků. U těchto jedinců nebylo prokázáno vyšší riziko úmrtí na kardiovaskulární choroby ve srovnání s jedinci o normální tělesné hmotnosti. Mohli bychom je tedy asi zařadit pod termín MHO.
Stejně tak nová metaanalytická studie vědců Weeldreyera a Guzmana zkoumala souvislost mezi obezitou, indexem kardiorespirační zdatnosti a rizikem úmrtí na kardiovaskulární choroby. Tato analýza prokázala, že osoby s vysokým CRF (cardiorespiratory fitness index – hodnotí tělesnou zdatnost jedince), byť by byly obézní, nemají samy o sobě zvýšenou míru kardiovaskulárního rizika. Jinými slovy, fit obézní jedinci jsou na tom stran rizika asi třikrát lépe než obézní a tělesně nezdatní. Tato studie tak prokázala, že kardiorespirační zdatnost sama o sobě má větší vliv na riziko kardiovaskulárních onemocnění bez ohledu na hmotnost.
Štíhlý pas
Rozdílnost účinku obezity na lidský organismus má také další možná vysvětlení. Lidé s MHO jsou typicky ženy, jež mají tuk uložený zejména na hýždích a bocích, ale pas mají štíhlý. Netrpí inzulinovou rezistencí a mají obvykle vysoký index kardiorespirační zdatnosti. Přes vyšší BMI nemají příliš vysoké procentuální zastoupení tuku v těle a také se zdá, že svou roli hraje i etnický původ. Asiaté z oblastí Dálného východu a jihovýchodu mají nižší toleranci oragnismu vůči obezitě a komplikace se u nich vyskytují již při nižším BMI než u jiných etnik. Jedním z faktorů bude jistě způsob a místo ukládání tuku v těle.
Je dlouho známo, že pro metabolická onemocnění je nejhorší tzv. viscerální tuk. Ten se ukládá v břišní oblasti v okolí orgánů, jako jsou střeva, játra, slinivka atd., a je vysoce aktivní, metabolicky i hormonálně. Přestože není tolik vidět, jeho zvýšené množství je spojeno se zvýšeným rizikem srdečně-cévních onemocnění, mozkové příhody, poruch metabolismu tuků a cholesterolu, s vysokým krevním tlakem, cukrovkou 2. typu a metabolickým syndromem. Tuková tkáň totiž produkuje velké množství hormonů a látek, které mohou nepříznivě ovlivnit zdraví. Příkladem jsou tzv. cytokiny (např. TNF – tumor necrosis factor nebo IL-6 – interleukin 6), které zvyšují riziko vzniku kardiovaskulárních onemocnění a podporují zánětlivý stav v organismu.
Za normálních okolností slouží viscerální tuk k ochraně orgánů, jeho zvýšené množství však odpovídá za většinu nežádoucích účinků spojených s obezitou. Je také spojen s tzv. androidním typem obezity, tedy postavy typu „jablko“. V tomto případě se tuk neukládá ani tolik na stehnech a hýždích, ale převážně v oblasti břicha. „Androidní“ se nazývá proto, že postihuje převážně muže, ačkoli proti němu nejsou odolné ani ženy.
Oproti tomu gynoidní nebo také ženský typ obezity se vyskytuje častěji u žen a tvarově mu dominuje typ postavy, který nazýváme také „hruška“. Je to proto, že distribuce tuku je pozvolnější a více než na břiše se jej ukládá v hýždích a stehnech. Z toho plyne, že i lidé s relativně nízkým BMI mohou mít větší riziko zdravotních komplikací, pokud mají „špatnou“ distribuci tělesného tuku.
Osobní hranice
Komu začne větší množství tuku dělat zdravotní problémy je dáno z velké části i geneticky, a vysvětlujeme to pojmem „osobní tuková hranice“ (anglicky personal fat threshold). Ta nám určuje, jaké množství tuku jsme ještě schopni uložit do podkožních zásob, než se překročí jejich přirozená kapacita a tuk se začne ukládat do okolí orgánů nebo přímo do jejich tkáně, kde je poškozuje (tzv. lipotoxicita). Různí lidé tuto hranici mají různou, a jak bylo napsáno výše, například Asiaté mají tuto hranici velmi nízkou.
Tuková tkáň je v principu vazivovou tkání, kde se kromě tukových buněk (adipocytů) nacházejí také buňky pojiva, proteinová matrix, cévy a buňky imunitního systému (bílé krvinky a makrofágy). Podkoží je také nejlepší místo pro ukládání tuku, pokud se tedy přebytečný tuk nachází pouze tam a jinak se nerozšiřuje po těle. Jednou z klíčových vlastností lidí s obezitou a poruchou metabolismu je, že nejsou již schopni efektivně nadále ukládat tuk v podkoží.
Zdravá tuková tkáň disponuje velkým množstvím drobných adipocytů a dobrým prokrvením. Takový tuk má ještě rezervy pro další nárůst zásob. Oproti tomu velké adipocyty přesycené tukem vedou ke zhoršení zásobování tkáně krví, množí se imunitní buňky a tuk se stává více hormonálně i metabolicky aktivním – čímž narůstá riziko komplikací.
Mnohá rizika
Obezita je celospolečenské téma a extrémní přístupy se pohybují mezi normalizací a ignorací problému až po stigmatizaci lidí s nadváhou. Léčba obezity však musí probíhat komplexně a zahrnuje změnu životního stylu a často i nutnou změnu v péči o duševní zdraví. Ani lidé s MHO se nevyhnou zvýšeným rizikům nadváhy, jako je spánková apnoe, osteoartróza, gastroezofageální reflux, močová inkontinence a další důsledky nošení velké tělesné hmoty v průběhu let. Také zvýšené riziko rakoviny a demence, které jsou spojené s nadváhou, jen tak snadno nevymizí.
V přístupu k vlastní nadváze však není vhodné limitovat cíle pouze na snížení čísla na váze v koupelně. Zdraví (a problémy s nadváhou nevyjímaje) není limitováno jen čísly a tabulkami, důležitá je i motivace, pocit bezpečí a přijetí zejména ve zdravotnictví a hlavně komplexní přístup. Často je potřeba změnit nejprve životní styl, zlepšit složení stravy a zařadit pravidelný pohyb.
Možná účinky na snížení hmotnosti nebudou tak jednoznačné a rychlé, zdá se však, že tato opatření mají lepší vliv na snížení rizik než samotná redukce váhy. A samozřejmě při zlepšení životních návyků a úpravě jídelníčku se pak jakákoli snaha o zhubnutí praktikuje snáze – neměla by však být naším jediným cílem.
Složitější problém
Obezita je mezinárodně uznanou nemocí a nelze popřít její negativní účinky na lidské zdraví. Přesto se v poslední době zdá, že BMI jako základní ukazatel obezity není zcela postačující a nelze jej tak jednoduše korelovat s mírou zdravotních rizik. V obecné rovině zcela jistě vidíme jednoznačnou souvislost – vyšší BMI, více zdravotních komplikací. Část lidí se tomuto schématu však vymyká a je potřeba na to myslet. Zvláště u kategorie lidí s nadváhou (BMI 25–30) se nachází velká část jinak fit a zdravých jedinců, kteří se nepotýkají s nežádoucími účinky plynoucími z nadměrné tělesné váhy.
Stejně tak nelze hovořit o obecně prospěšném účinku hubnutí. Přestože se má za to, že již redukce tělesné váhy o 5 % výrazně zlepší zdravotní prognózu obézních, jsou lidé, pro něž to zkrátka neplatí. BMI dostatečným způsobem nepokrývá vliv pohlaví, etnika, věku a dalších faktorů ovlivňujících škodlivost nadváhy. Přestože obezita je problémem, je nutné konstatovat, že zde existuje část lidí, pro něž nepředstavuje nadváha významné zdravotní riziko. Je tedy možné žít spokojený a (z metabolického hlediska) zdravý život i v těle, které neodpovídá lékařským či společenským normám.