Nemoc motýlích křídel: Experiment zachránil malému chlapci život
Geneticky modifikovaná kůže vypěstovaná z kmenových buněk zachránila život sedmiletému chlapci. Vědci jsou o krok dál k ovládnutí léčby pomocí kmenových buněk
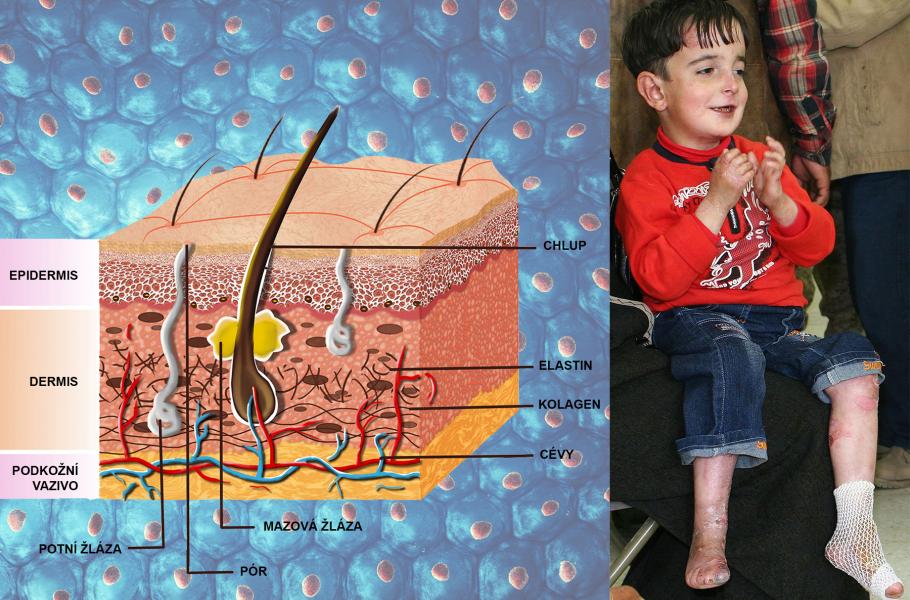
Lidská kůže se skládá ze tří vrstev: pokožky (epidermis), škáry (dermis) a podkožního vaziva. Kromě ochranné role, kdy odděluje vnitřní prostředí organismu od vnějšího prostředí a chrání tak před mikroorganismy, škodlivými látkami a UV zářením, má i řadu dalších funkcí, například smyslovou, termoregulační a podobně.
Vědci geneticky modifikovali kmenové buňky s cílem vypěstovat lidskou pokožku a tu pak úspěšně transplantovali na většinu těla sedmiletého chlapce. Jde o neuvěřitelný úspěch, který by mohl přinést revoluci v léčbě obětí popálenin a lidí s kožními chorobami.
Genetické neštěstí
Výzkum, publikovaný ve vědeckém žurnálu Nature, se týkal sedmiletého chlapce trpícího genetickou chorobou zvanou junkční epidermolysis bullosa, lidově známou také jako nemoc motýlích křídel. Lidé trpící touto nemocí mají kůži natolik křehkou, že i sebemenší tření způsobuje puchýře nebo rozpadání kůže.
V roce 2015 přijali v dětské nemocnici při Ruhrově univerzitě v Německu pacienta ve velmi vážném stavu. Chlapec vlivem nemoci ztratil pokožku přibližně na 60 % povrchu těla a trpěl takovými bolestmi, že musel dostávat morfin. Bojoval také s těžkou infekcí způsobenou stafylokoky. Lékaři zkoušeli všechno, co jim přišlo na mysl: antibiotika, časté výměny obvazů, dokonce i transplantaci kůže od chlapcova otce. Nic ale nepomohlo, nešťastné rodiče tedy začali připravovat na nejhorší.
„V prvních dnech jsme měli co dělat, abychom toho kluka vůbec udrželi naživu,“ vzpomínal na tiskové konferenci s reportéry Tobias Hirsch, jeden z hlavních lékařů.
Experiment s buňkami
Hirsch a jeho kolega Tobias Rothoeft začali procházet lékařskou literaturu v naději, že najdou něco, co by mohlo pomoci, a narazili na článek popisující vysoce experimentální proceduru tvorby buněk kůže pomocí genetického inženýrství. Kontaktovali autora článku, Michele De Luca z Centra pro regenerativní medicínu při univerzitě v Modeně a Reggio Emilia v Itálii. De Luca okamžitě přiletěl.
Technikou, kterou předtím použil pouze dvakrát, a to na velmi malých částech těla, De Luca získal buňky ze čtyřcentimetrové nepostižené části chlapcovy pokožky a vzal je do laboratoře. Geneticky je upravil tak, aby už neobsahovaly známou zmutovanou formu genu, který chorobu způsoboval, a nechal opravené buňky vrůst do vzorků geneticky upravené kůže. Vědci objevili, že „lidskou epidermis vyživuje omezený počet dlouho žijících kmenových buněk, které mají vysokou schopnost regenerace“.
V průběhu tří operací lékaři vzali kůži vypěstovanou v laboratoři a pokryli jí téměř 80 % chlapcova těla – především končetiny a záda, kde bylo poškození největší. Procedura byla povolena na základě výjimky „soucitného použití“, která za určitých okolností dovoluje výzkumníkům léčbu zpřístupnit, přestože ještě nebyla schválena příslušnými úřady k obecnému využití. Následujících osm měsíců lékaři chlapce pozorovali na jednotce intenzivní péče a čekali.
Neuvěřitelné zotavení
„Regenerovaná kůže (epidermis) pevně přilehla k základní dermis,“ oznámili lékaři. V některých oblastech vyrostly vlasové kořínky. Pohmožděniny a modřiny se normálně uzdravily. Na rozdíl od tradiční transplantace kůže, která vyžaduje mazání mastí jednou či dvakrát denně, aby udržela funkčnost, chlapcově nové kůži stačilo běžné omývání a zvlhčování.
„Nová kůže vypadá v podstatě normálně. Není tam žádný velký rozdíl,“ uvedl De Luca. Řekl, že očekává, že nová pokožka vydrží „v podstatě celý život pacienta“.
Mariaceleste Aragonaová a Cedric Blanpain napsali, že tato terapie se zdá být jedním z mála příkladů skutečně účinné léčby pomocí kmenových buněk. Studie „demonstruje proveditelnost a bezpečnost výměny celé epidermis za použití kombinované léčby pomocí kmenových buněk a genové terapie“ a také poskytuje důležitý vhled do toho, jak různé typy buněk napomáhají regeneraci lidské pokožky.
Uvedli, že v léčbě je stále mnoho nezodpovězených otázek, jako například zda takové postupy fungují lépe u dětí či u dospělých nebo jestli pacienty čekají dlouhodobé nepříznivé následky, třeba rakovina.
Paleta dalších možností
Mnohé výzvy vědce čekají při aplikaci tohoto výzkumu na léčbu zranění způsobených ohněm či jinými násilnými způsoby. U kožní choroby léčené u chlapce byla poškozená pokožka, ale vrstva pod ní, škára (dermis), byla zcela netknutá. Vědci škáru popsali jako ideální přijímací prostředí pro laboratorně vypěstovanou pokožku. Pokud jsou však spáleny nebo utrženy i hlubší vrstvy kůže, je možné, že by umělá kůže nepřiléhala tak kvalitně.
„V takovém případě je situace špatná, ať už se připravíte jakkoli,“ prohlásil De Luca. Uvedl, že prozatím bude proceduru dále studovat ve dvou klinických testech, které zahrnují genetické choroby.
Mezitím Hirsch a Rothoeft hlásí, že chlapci se i nadále daří dobře a poprvé za mnoho let ani neužívá pravidelně žádné léky. Lékaři dítě pečlivě sledují, zda nejeví příznaky, že některé buňky opraveny nebyly, a nemoc se tudíž může vrátit, ale momentálně se zdá, že v transplantovaných oblastech se tak neděje. Ve 2 až 3 % těla v netransplantovaných částech má však chlapec stále trochu puchýře a lékaři se rozhodují, zda nahradí i tuto kůži.
V současné době však dávají chlapci čas užívat si klukovin. Podle Rothoefta je „kluk teď zpátky ve škole, hraje fotbal a tráví dny s ostatními dětmi“.
Nemoc motýlích křídel
Příčinou nemoci jsou genové mutace, které změní soudržnost kůže. Ta je křehká a lehce zranitelná. I mírný tlak či tření způsobuje tvorbu puchýřů a bolestivých otevřených ran na kůži i sliznicích, které se špatně hojí. Nemocní proto musí nosit speciální oblečení i obuv, i přesto však trpí prakticky každým dotekem. V České republice žije asi 300 lidí s touto diagnózou, v Evropě jich je přibližně 30 000. Nemoc je dědičná, aby se však projevila, je většinou zapotřebí, aby se setkaly chyby v genu matky i otce.



